Papilloomid on tänapäeva ühiskonnas laialt levinud. Meditsiinistatistika kohaselt täheldatakse neid ühel või teisel kujul 80% -l inimestest ja need on healoomulised väikesed kasvajataolised moodustised naha ja keha erinevate osade limaskestadel. Need on vaid üks inimese papilloomiviiruse (HPV) nakatumise ilmingutest, mille tüvesid on rohkem kui 190 liiki. Nende hulgas eristatakse kõrge, keskmise ja madala onkogeense riskiga viirusi. Seetõttu võivad papilloomid lisaks esteetilisele puudusele kujutada tõsist ohtu inimese elule ja tervisele, kuna mõned neist võivad muutuda pahaloomulisteks kasvajateks.
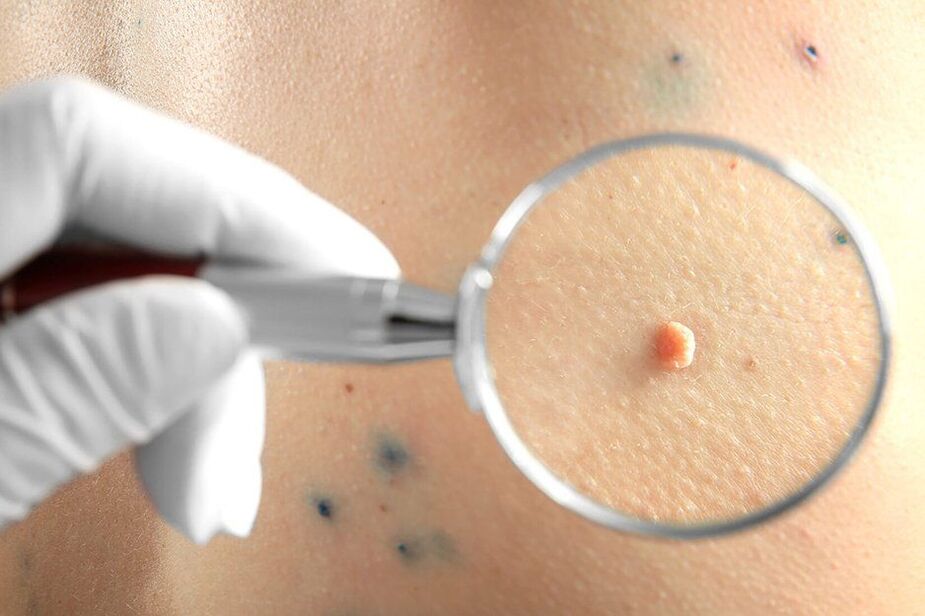
Mis on HPV
Inimese papilloomiviirus nakatab ainult inimesi ja selle peamine levikutee on seksuaalne. Seetõttu on HPV kõige sagedamini seksuaalselt aktiivsete inimeste seas. See seletab asjaolu, et kõige sagedamini nakatub noores eas seksuaalse aktiivsuse tekkimise ajal ja selle haripunktis, see tähendab 15-25 aastat. Veelgi enam, mitu HPV tüve (tüüpi) võivad samaaegselt olla inimkehas, provotseerides erinevat tüüpi kasvajasarnaste moodustiste ilmnemist nahal ja limaskestadel.
HPV põhjustatud haigust nimetatakse papillomatoosiks.
Viirus nakatub siis, kui see puutub kokku naha või limaskestadega nakatunud naha osade või naha limaskestadega. Nad kinnituvad ebaküpsete epiteelirakkude membraanidele, kust nad tungivad raku tsütoplasmasse ja seejärel tuuma. DNA on raku tuumas, mida HPV kahjustab. Selle tagajärjel, kui kahjustatud rakk jaguneb, on selle tagajärjeks uute tervete rakkude moodustumine, kuid kellel on juba muutunud geneetiline teave, mis põhjustab nende paljunemise ja diferentseerumise mehhanismi häireid. See muutub naha ja limaskestade neoplasmide ilmnemise põhjuseks.
HPV-nakkus võib põhjustada mitte ainult papilloomide, vaid ka tüükade, samuti lamedate ja suguelundite tüükade moodustumist. Kuid see võib olla asümptomaatiline. Sellisel juhul ei ilmne patsiendil inimese papilloomiviiruse nakkuse väliseid tunnuseid, kuid ta toimib kandjana ja võib nakatada teisi kaitsmata vahekorra ajal või kodus.
Seega ei vii HPV-nakkus alati papilloomide moodustumiseni. See sõltub inimese immuunsuse tugevusest, kuid sagedamini ilmnevad esimesed väikesed papilloomid 1-6 kuud pärast nakatumist.
Inimese papilloomiviirus on rakusisene. Seetõttu pärsib keha immuunsüsteemi piisava tugevuse korral edukalt oma aktiivsust ega anna võimalust rakkude proliferatsiooni provotseerida. Kuid teatud tegurite toimel immuunsuse nõrgenemisega keha kaitsevõime langeb, viirus aktiveerub, mis viib papilloomide moodustumiseni.
Kõiki HPV tüvesid või tüüpe võib jagada nelja rühma:
- mitteonkogeenne - tüved 1-5, 63;
- madal onkogeenne risk - tüved 6, 11, 40, 42-44, 54, 61, 70, 72, 81;
- keskmine onkogeenne risk - tüved 26, 31, 33, 35, 51-53, 58, 66;
- kõrge onkogeenne risk - tüved 16, 18, 39, 45, 56, 59, 68, 73, 82 (kõige ohtlikumaks peetakse tüüpe 16 ja 18).
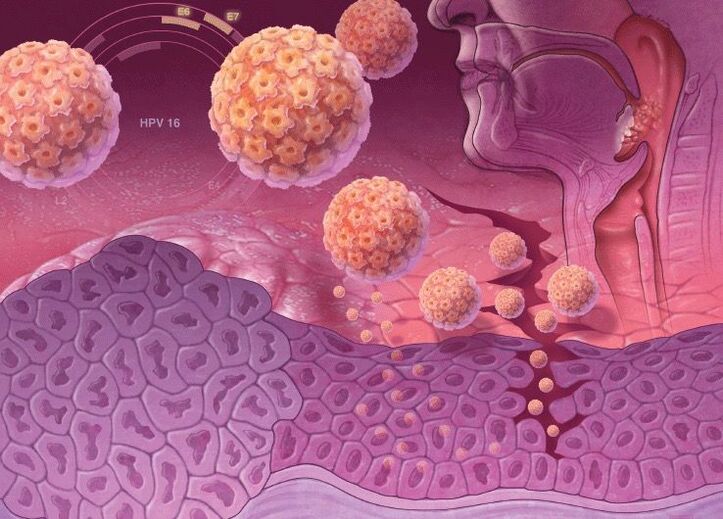
Suure onkogeense riskiga HPV tüvede DNA-s on spetsiaalsed geenid, mis vastutavad spetsiifiliste valkude, onkoproteiinide (E6 ja E7) sünteesi eest. Seetõttu väheneb selle vähivastane kaitse inimese raku DNA-sse. Onkoproteiinid destabiliseerivad naharaku genoomi, kutsuvad esile selle aktiivse paljunemise ja pärsivad eristumisvõimet. Seetõttu on see kõrge onkogeense riskiga inimese papilloomiviiruse tüvedega nakatunud kõrge vähi tekkimise riskiga.
Papilloomide tekitatud ohu suurus sõltub otseselt HPV tüübist. Kõrge onkogeense riskiga tüvedega nakatumine on arengule ohtlik:
- Emakakaelavähk;
- päraku, häbeme, peenise pahaloomulised kasvajad;
- orofarüngeaalne vähk jne.
70% emakakaelavähi juhtudest on põhjustatud nakatumisest HPV tüüpidega 16 ja 18.
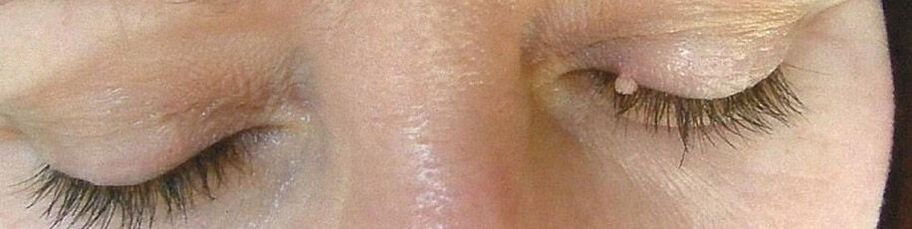
Kuid isegi madala onkogeense riskiga tüvedega nakatumisel ja papilloomide moodustumisel tuleb neid hoolikalt ravida. Kumerad neoplasmid on sageli riietusesemete tõttu vigastatud, veritsevad ja kipuvad põletikuliseks muutuma. Samal ajal põhjustavad ehk kõige suuremat ebamugavust suguelunditel olevad koosseisud, mis põhjustavad tõsist ebamugavust ja raskendavad intiimelu käitumist. Sellistel juhtudel on võimalik kinnitada sekundaarne infektsioon, mis võib põhjustada mädaste-septiliste komplikatsioonide arengut. Lisaks võivad papilloomid moodustuda peaaegu kõigi siseorganite limaskestadel, mis põhjustab nende töö katkemist. Niisiis leitakse sageli ülemiste hingamisteede papillomatoosi, mis põhjustab hingamisraskusi.
Papilloomide moodustumise põhjused ja riskifaktorid
HPV võib nakatuda nii sugulisel teel kui ka nakatunud emalt lapsele sünnituse ajal. Pole välistatud viiruse edasikandumise kontakt-majapidamisviis, st rätikute, riiete jms ühine kasutamine. See seletab HPV suurt levikut maailmas. Võimalik on ka eneseinfektsioon. Sellisel juhul võib ühe papilloomi vigastamise korral viirus üle kanda tervetele nahapiirkondadele ja neid mõjutada.
HPV-nakkuse peamised põhjused on sagedased sugupartnerite muutused ja kaitsmata sugu.

Kuid viirusnakkus ei põhjusta alati papilloomide, kondüloomide jms moodustumist. Papillomatoosi tekkimise tõenäosus sõltub erinevatest teguritest:
- mis tahes päritoluga immuunpuudulikkus, sealhulgas immuunsust pärssivate ravimite võtmine (immunosupressandid, tsütostaatikumid jne), HIV-nakkuse esinemine, kiirituskahjustused;
- keha kaitsevõime vähenemine raseduse ajal esinevate füsioloogiliste muutuste taustal;
- seksuaaltegevuse varajane algus, kui immuunsüsteem pole veel täielikult välja kujunenud ja tugevnenud;
- naha ja limaskestade mikrotrauma;
- nakkus kõrge onkogeensusega HPV tüvedega;
- kehas samaaegselt mitut tüüpi HPV esinemine;
- muude sugulisel teel levivate haiguste, eriti gonorröa, trihhomonoosi, herpese, tsütomegaloviiruse, Epstein-Barri viiruse, B- ja C-hepatiidi jne esinemine;
- hormonaalsed häired;
- keha ammendumine, hüpovitaminoos, krooniline väsimus ja tugev stress;
- mitmekordne sünd ja abordid;
- raskete krooniliste haiguste, eriti suhkruhaiguse esinemine;
- ebatervisliku eluviisi järgimine, halbade harjumuste olemasolu;
- kehvad elutingimused.
Eakad ja ülekaalulised inimesed on papilloomide tekke suhtes altimad. Veelgi enam, nende kasvajad moodustuvad sageli nahavoltides, mis aitab kaasa nende vigastustele ja põletikule.
Tüübid ja sümptomid
HPV-nakkusest põhjustatud kasvajad võivad moodustada naha ja limaskestade mitmesuguseid kehaosi, sealhulgas nägu, kael ja dekoltee. Need võivad moodustada ka kätel, jalgadel, seljal, suguelunditel, kaasa arvatud perineum, häbememokad ja majora, häbeme, tupe, emakakael, peenis, eriti piki koronaalset soont ja frenulumit. Suuõõne, keele, ninaneelu, söögitoru, põie, silma sidekesta, hingetoru ja muude siseorganite limaskesta kahjustus pole välistatud.
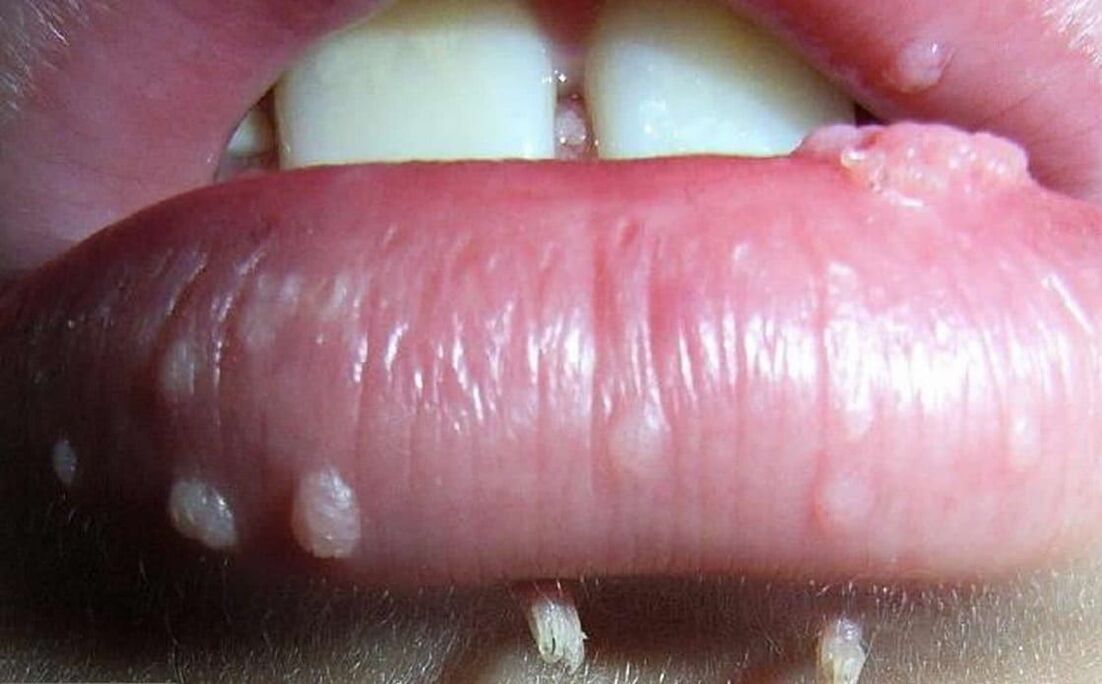
Inimese papilloomiviirus võib põhjustada erineva iseloomuga neoplasmide ilmnemist. Üldiselt võib neid jagada 3 rühma, kuigi kõigil juhtudel on nende väljanägemise põhjus sama - nakkus inimese papilloomiviirusega.
- Papilloomid on roosa, valge, pärl- või helepruuni värvi healoomulised kasvajad, mis moodustuvad kõige sagedamini silmalaugudel, huultel, rinnal, kaenlaalustel, kaelal. Need asuvad üksi ega kipu tavaliselt isegi mitme kahjustuse korral ühinema. Papilloomid on tavaliselt ümmargused või konarlikud, sarnanevad lillkapsa peaga, sagedamini on neil jalg.
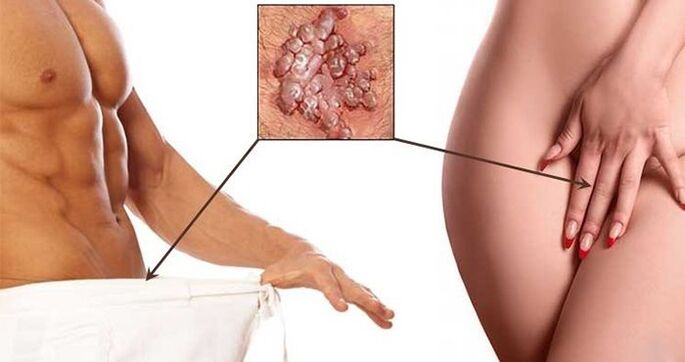
- Tüükad on määrdunud pruuni või kahvatuma värvi healoomulised moodustised kukeseene või villi komplekti kujul, mida ühendab ühine alus. Enamasti leidub neid suguelundite piirkonnas, pärakus ja suu ümbruses. Nad kipuvad üksteisega sulanduma ja selle tagajärjel katma suuri kehapiirkondi. Nende välimus on tingitud nakatumisest HPV tüüpidega 6 ja 11. Eristage teravaid, lamedaid ja intraepiteliaalseid tüükaid.
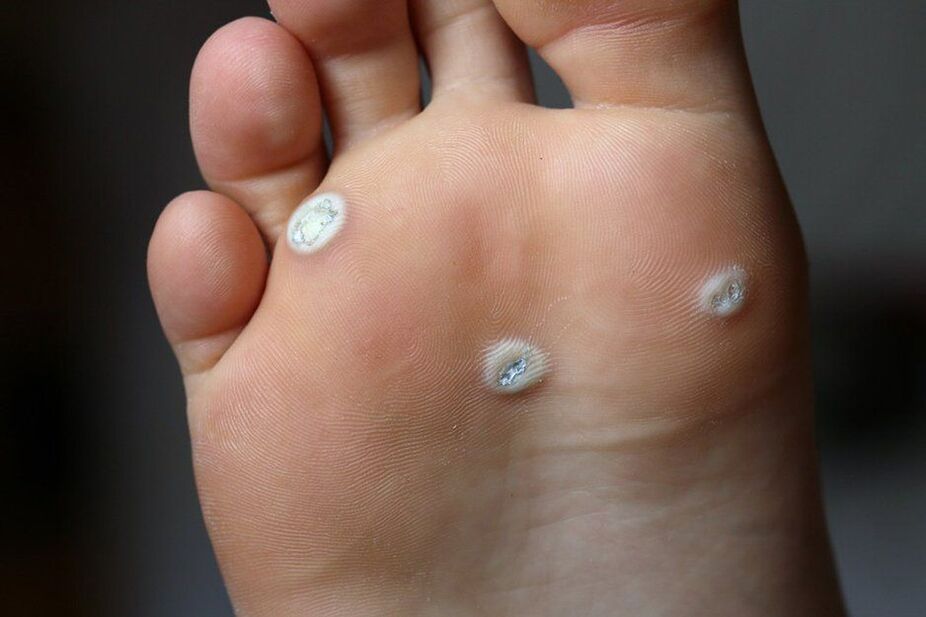
- Tüükad on ebaühtlased, kerged, healoomulised kasvajataolised moodustised tahvli või väikese sõlme kujul käte naha pinnal, küünte, jalgade, näo ja keha esiosas. Tüükad võivad välja näha papilloomid, kuid erinevad neist laia aluse poolest. Need tekivad tavaliselt 1–5, 7–10, 12, 14, 15, 17, 19–24 tüüpi HPV-nakkuse korral.
Selliste kasvajasarnaste moodustiste suurus võib varieeruda mõnest millimeetrist kuni suurte väljakasvudeni, mis katavad naha või limaskestade suuri alasid.
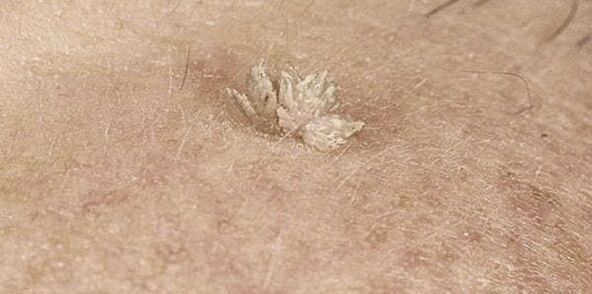
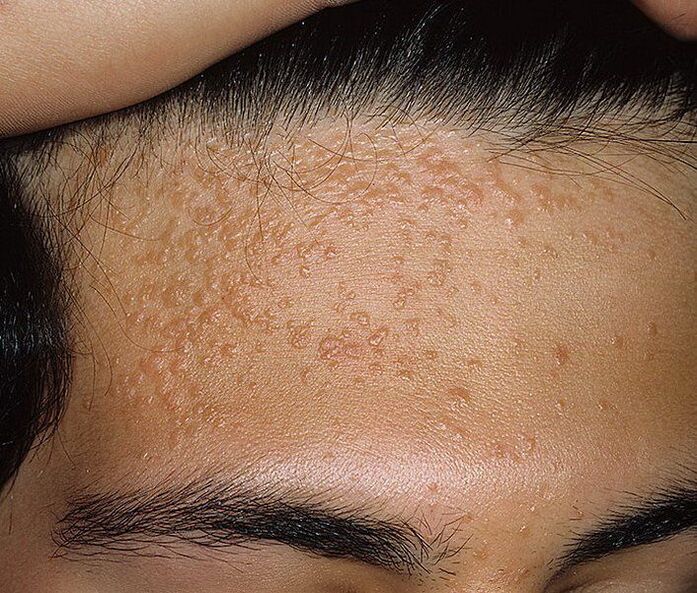
Samuti võivad neoplasmid erineda välimuselt, mis sõltub otseselt kehasse sattunud HPV tüübist. Sagedamini kui teisi on:
- Vulgar või tavaline - tiheda konsistentsiga punnid läbimõõduga üle 1 mm. Nad kipuvad ühinema ja grupeeruma.
- Plantaartüükad on tõstetud naha pinnast kõrgemale, sageli valulikud, läikiva pinna ja äärega punnid. Iseloomulik tunnus on nahamustri puudumine. Nende moodustumist provotseerivad HPV tüübid 1, 2, 4.
- Lamedad papilloomid on pehmed, siledad, lamedad, tavaliselt ümarad kasvud, millel on normaalne nahavärv või kergelt kollakas, roosakas värvus. Nad võivad provotseerida sügelust, nii et nad on sageli vigastatud, valulikud ja põletikulised. Nende moodustumise põhjuseks on HPV tüved 3 ja 10.
- Filiform (akrohordid) on üks levinumaid papilloome, eriti eakate patsientide seas. Kõige sagedamini leidub näol, silmade ümbruses, kubemes, kaenlaalustel, kaelal. Need on kollaka värvusega ja kipuvad järk-järgult kasvama, muutudes tiheda, kuid elastse konsistentsiga muhkudeks.
- Kondüloomid perineumis, suguelundites.
Papilloomid võivad olla nähtavad palja silmaga või paikneda naha või limaskestade paksuses. Viimasel juhul nimetatakse neid endofüütideks ja üks nende ilmingutest on emakakaela düsplaasia. Naiste sisemiste suguelundite lüüasaamine papillomatoosiga võib viidata:
- sügelus, põletustunne, nutt perineumis;
- rikkalik leukorröa;
- verine eritis, mis tekib eriti pärast seksuaalvahekorda;
- ebamugavustunne läheduse ajal.
Mõnikord võib papillomatoos provotseerida selja- ja vaagnapiirkonna valu, nõrkust, jalgade turset ja tarbetut kaalulangust. Sellised märgid on kõige murettekitavamad, kuna need võivad viidata HPV-nakkuse komplikatsioonide arengule.
Diagnostika
Kui papilloomid tekivad kehal, näol või suguelunditel, peate pöörduma dermatoloogi poole. See võimaldab mitte ainult diagnoosida inimese papilloomiviiruse nakkust varajases staadiumis, vaid ka võtta meetmeid uute elementide tekke vältimiseks, samuti jälgida muutusi olemasolevates.
Eriti oluline on arsti külastamata jäämine, kui selle lokaliseerimise piirkonnas ilmnevad kasvunähud, papilloomi värvimuutus, ebameeldiv lõhn või valu.
Kõigepealt viib arst läbi dermatoskoopia, see tähendab neoplasmide uurimise spetsiaalse suurendusseadme abil. See võimaldab kindlaks teha nende olemust, samuti märgata ohtlikke märke, mis viitavad healoomulise moodustise pahaloomuliseks degeneratsiooni suurele tõenäosusele, rääkimata moodustunud vähist. Kui need avastatakse varajases arengujärgus, on nad edukalt ravitavad ja nende prognoos on tulevikus soodne.
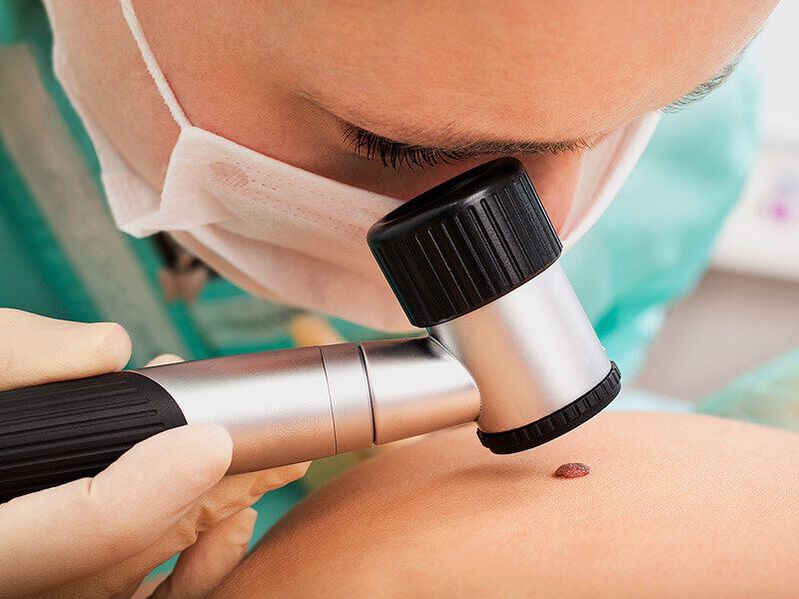
On hädavajalik, et patsiente soovitataks testida suguhaiguste suhtes, eriti kui kondüloome leitakse suguelundite piirkonnas. Samuti näidatakse sellistes olukordades, et naised saavad günekoloogilt nõu ja mehed - uroloogilt. See on oluline emakakaela, ureetra jne inimese papilloomiviiruse kahjustuse olemasolu diagnoosimiseks ja vajaduse korral asjakohase ravi määramiseks.
Papillomatoosse infektsiooni kinnitamiseks määratakse patsientidele tavaliselt PCR-analüüs. Selle abiga on võimalik mitte ainult inimese papilloomiviirusega nakatumist kinnitada või ümber lükata, vaid ka tüvesid täpselt kindlaks määrata.
Papilloomide ravi ja eemaldamine
Inimese papilloomiviiruse infektsiooni ravi on alati keeruline. Muidugi võite häiriva papilloomi lihtsalt eemaldada, kuid sel juhul on suur oht, et varsti moodustub selle asemele uus või isegi mitu. Kuna papilloomide moodustumise peamine põhjus on organismi enda kaitsevõime vähenemine, mis võimaldab kehas uinuva HPV aktiivsemaks muutuda, määratakse kõigepealt papillomatoosiga patsientidele ravimravi. See hõlmab immunomodulaatorite ja viirusevastaste ainete võtmist. Papilloomidega naha ja limaskestade ulatuslike kahjustuste korral võib välja kirjutada ka tsütotoksilisi ravimeid. Kuid neid võetakse arsti järelevalve all, kuna need võivad põhjustada tõsiseid kõrvaltoimeid.
Kui patsiendil diagnoositakse kaasuvaid infektsioone või haigusi, tuleb talle määrata olukorrale sobiv ravi ja mõnikord on vaja täiendavalt konsulteerida spetsialiseeritud spetsialistiga ja läbida ravi tema järelevalve all.
Igat tüüpi tüükad tuleb kohustuslikult eemaldada, samuti papilloomid, mis on sageli vigastatud ja põletikulised. Muudel juhtudel viiakse eemaldamine läbi patsiendi soovil. Kuid on võimalik alustada HPV-nakkuse nähtavate ilmingute kõrvaldamist alles pärast kaasuvate haiguste ravi lõppu, kui neid on, ja viirusevastase ravi jätkamise taustal.
Üldiselt võib kõik tänapäevased papilloomide hävitamise või eemaldamise meetodid jagada kahte suurde rühma:
- keemiline - koosneb mitmesuguste keemiliste ühendite kasutamisest papilloomide, sealhulgas trikloroäädikhappe, dermatoloogiliste preparaatide eemaldamiseks;
- füüsiline - tähendab papilloomide eemaldamist kirurgiliselt, kasutades elektrokoagulatsiooni, krüodestruktsiooni, laseri, raadiolaine või plasma koagulatsiooni.
Pärast papilloomi eemaldamist ühel või teisel meetodil on paranemise kiirendamiseks ja nakkusohu kõrvaldamiseks oluline kasutada arsti poolt ette nähtud kohalikke aineid.
Ravi edukus ja eriti papilloomide eemaldamine sõltub immuunsüsteemi tugevusest. Normaalses olekus surutakse või hävitatakse HPV 90% juhtudest 2 aasta jooksul alates nakatumise hetkest. Kuid see ei garanteeri, et ei esine uuesti nakatumise ega uute papilloomide tekkimise ohtu. Kui immuunsus teatud tegurite toimel väheneb, muutub papillomatoos krooniliseks, annab perioodiliselt ägenemisi ja võib põhjustada tõsiseid tüsistusi.
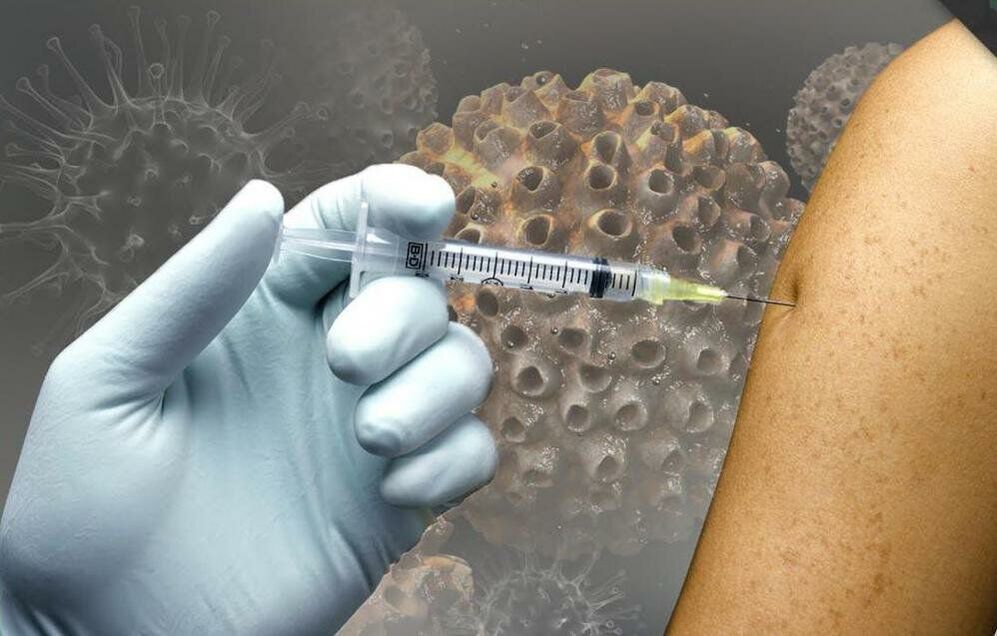
HPV ohtlike tüvedega nakatumise ja raskete tüsistuste tekkimise vältimiseks on soovitatav vaktsineerida, eriti tüdrukutele, vanuses 9–25 aastat.
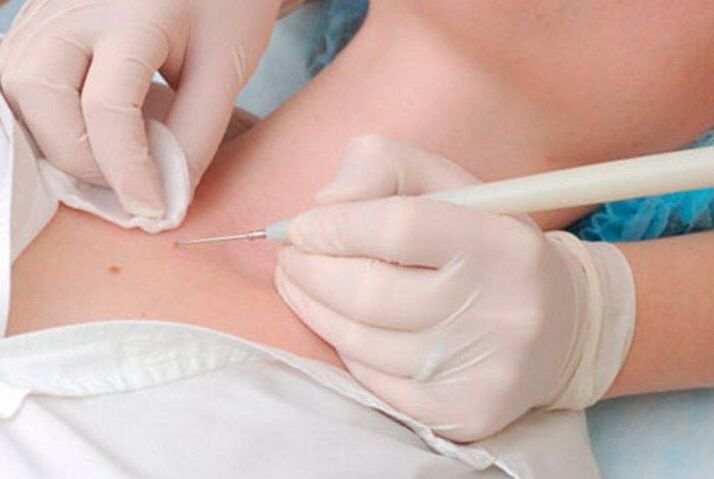
Papilloomide kirurgiline eemaldamine
Meetodi olemus on neoplasmi eemaldamine skalpelliga, mis on seotud armide moodustumisega ja paranemisaja pikenemisega. Seetõttu kasutatakse seda ainult siis, kui on vaja eemaldada suur papilloom, või neil juhtudel, kui on vaja läbi viia histoloogiline uuring, kuna eeldatakse, et selles moodustuvad pahaloomulised rakud.
Protseduur viiakse läbi kohaliku tuimestusega, mis muudab selle valutuks. Arst eemaldab neoplasmi ise skalpelliga ja lööb ümbritseva terve koe kinni. See on vajalik papilloomi uuesti moodustumise ohu kõrvaldamiseks samas kohas. Kui sellel on jalg, siis lahatakse see kirurgiliste kääridega ja elektrokoagulaatori abil "suletakse" neoplasmi toitnud veresoon. Ülejäänud haav õmmeldakse, töödeldakse antiseptiliselt ja kaetakse steriilse sidemega.
Tänapäeval tehakse papilloomide kirurgiline eemaldamine peamiselt vähirakkude moodustumise kahtluse korral.
Krüodestruktsioon
Meetod hõlmab papilloomirakkude hävitamiseks madalate temperatuuride kasutamist. See realiseeritakse vedela lämmastiku kasutamisega, mille temperatuur on -196 ° C. Protseduuri olemus on kasutada spetsiaalset düüsi või puudutada papilloomi vedelasse lämmastikku kastetud vatitupsuga. Selle toimel muutub rakkudes sisalduv vesi koheselt jääkristallideks, mis hävitavad neid seestpoolt. Protseduur viiakse läbi kohaliku tuimestusega või ilma selleta, kuna vedela lämmastikuga kokkupuutumise aeg ei ületa 5-20 sekundit.
Meetodi keerukus seisneb õige kokkupuute kestuse valimises, et eemaldada papilloom täies sügavuses ja mitte kahjustada terveid kudesid, mis viib armide moodustumiseni.
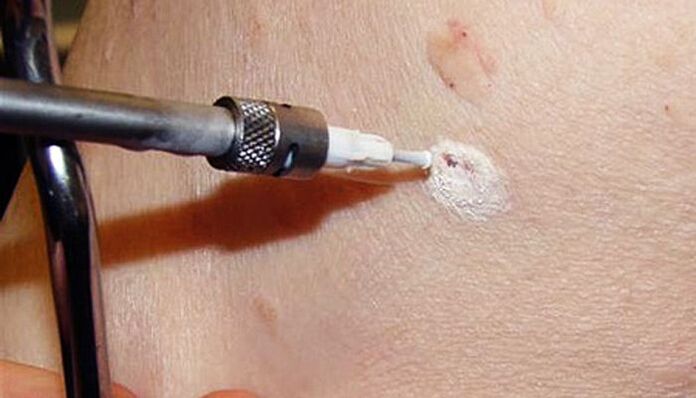
Kohe pärast töötlemist vedela lämmastikuga moodustub papilloomi kohale valge laik. Seejärel moodustub sellele väike mull, millel on läbipaistev või roosakas vedelik, ja ümbritsev nahk muutub punaseks ja võib veidi paisuda. Sellega võib kaasneda väike ebamugavustunne põletustunne või kipitustunne.
3-4 päeva pärast mull lõhkeb ja selle asemele moodustub koor, mis ise mõne päeva pärast kaob, paljastades terve noore naha. Mitte mingil juhul ei tohiks te põit iseseisvalt läbi torgata, seda ega koort muul viisil vigastada.
Papilloomide vedeldamine vedela lämmastikuga on võimalik ainult juhtudel, kui selles on täielikult välistatud pahaloomuliste rakkude moodustumise võimalus. Seda meetodit kasutatakse kõige sagedamini papilloomide ja kondüloomide eemaldamiseks:
- sajandeid;
- nägu;
- väikesed liigesed;
- suguelundid.
Papilloomide eemaldamine laseriga
Laseri kasutamine papilloomide eemaldamiseks on samuti võimalik ainult juhtudel, kui nende pahaloomuline kasvaja on täielikult välistatud. Protseduur viiakse läbi kohaliku anesteesia all ja see seisneb papilloomirakkude niiskuse aurustamises laseri soojusenergiaga. Seega suunatakse fokuseeritud laserkiir neoplasmile. Kokkupuute kestus ei ületa 1 minutit.
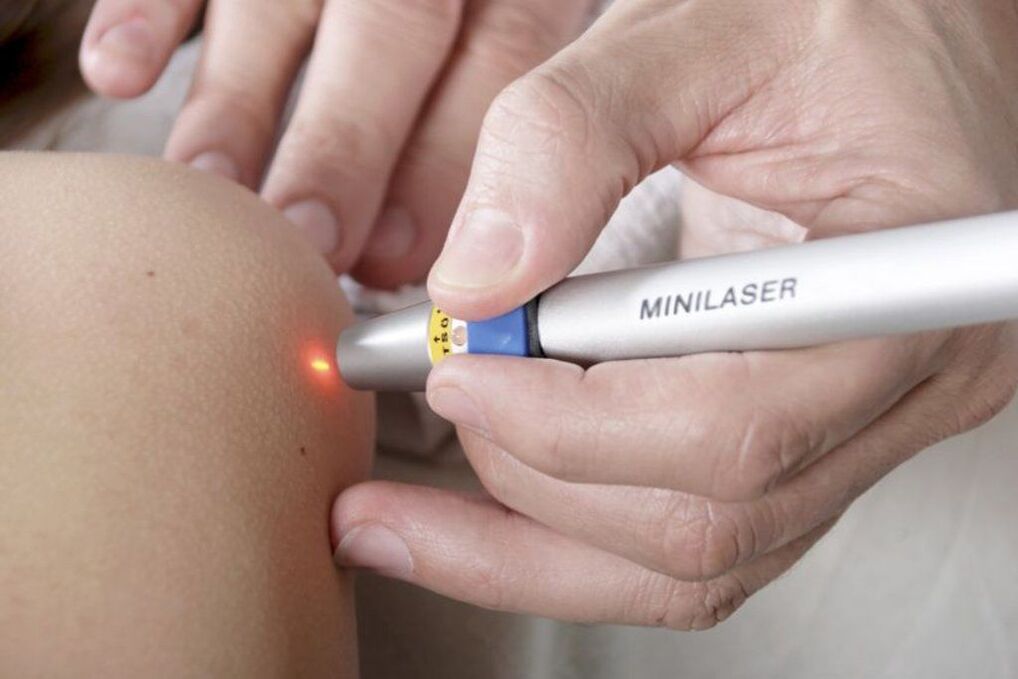
Selle tulemusena moodustub papilloomi kohas koor, selle ümbruse nahk muutub punaseks ja paisub. Koor kaob iseenesest nädala jooksul. Seda ei saa 3 päeva jooksul leotada ja aurutada, samuti lahti rebida ja vigastada, kuna see on täis armistumist. Lisaks tasub 2 nädala jooksul pärast papilloomi eemaldamist kaitsta raviala päikesevalguse eest. Vastasel juhul on selle piirkonna hüperpigmentatsiooni tõenäosus suur.
Kui eemaldate näol papilloomid laseriga, ärge kandke kahjustatud piirkonda dekoratiivkosmeetikat kuni täieliku paranemiseni.
Pärast kooriku langemist paljastatakse terve roosa nahk, mis järk-järgult omandab normaalse varju. See on papilloomide laser eemaldamise peamine eelis, kuna see ei hõlma armide ja armide moodustumist. Need võivad tekkida ainult siis, kui suured neoplasmid eemaldatakse ja operatsioonijärgsel perioodil rikutakse hoolduseeskirju. Samuti välistab laser eemaldamine haava nakatumise riski täielikult ja on täiesti veretu meetod, kuna soojusenergia mõjul toimub väikeste veresoonte kohene hüübimine.
Laseri abil eemaldatakse papilloomid peamiselt:
- käed;
- jalad ja jalad;
- nägu;
- sajandeid;
- kael;
- suguelundid.
Plantaartüükade eemaldamiseks on laser ainus usaldusväärne viis, kuna nende juured võivad minna koesse 1 cm või rohkem.
Papilloomide elektrokoagulatsioon
Meetodi olemus on papilloomide eemaldamiseks elektrivool. Spetsiaalse aparaadi, mida nimetatakse elektrokoagulaatoriks, abil haarab arst papilloomi ja lõikab selle terves koes ära. Sellisel juhul puudub verejooks täielikult, kuna voolu soojusenergia on väikeste veresoonte hüübimiseks piisav. Kuid protseduur võib olla valus, eriti kui see on vajalik õrna nahaga kehapiirkondade kasvu eemaldamiseks.
Pärast elektrokoagulatsiooni moodustub ka koor. Ja kogu taastumisperiood kestab 7-10 päeva. Pärast kooriku langemist tuleb selle all olevat nahka kaitsta kahjustuste ja ultraviolettkiirguse eest.
Meetodit kasutatakse papilloomide eemaldamiseks keha erinevates osades. Pealegi saab elektrokoagulatsiooni kasutada ka juhtudel, kui see on vajalik neoplasmi histoloogilise uuringu läbiviimiseks ja selle olemuse täpseks tuvastamiseks. Kuid protseduuri tulemus sõltub täielikult arsti kvalifikatsioonist ja kogemustest, kuid nagu ka teistel juhtudel, kuna kui eemaldamine pole piisavalt sügav, võib papilloom uuesti moodustuda samas piirkonnas.
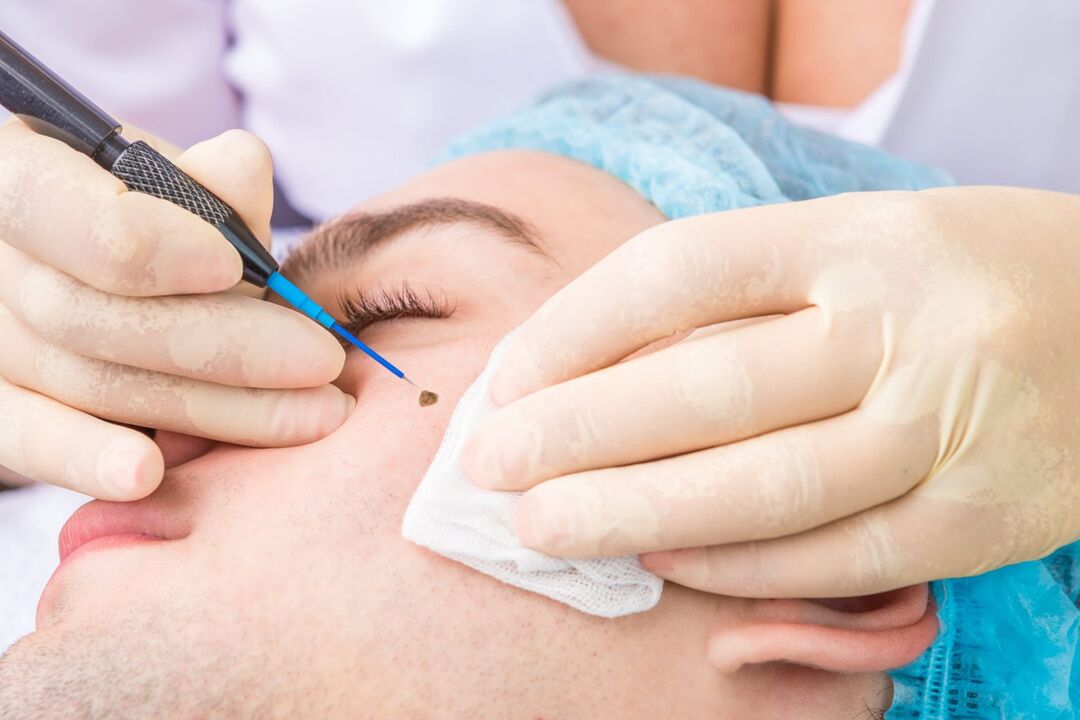
Raadiolaine kirurgia
See meetod on üks kõige arenenumaid igasuguste papilloomide eemaldamisel. See hõlmab spetsiaalse aparaadi kasutamist. Kuid samal ajal on papilloomide laser eemaldamisega palju ühist. Protseduur viiakse läbi kohaliku tuimestusega ja eemaldamine toimub otseselt neoplasmi kokkupuute tõttu raadiolainetega. Tänu neile on võimalik igasuguse suuruse ja asukohaga papilloom täielikult ära lõigata, samuti vältida armistumist.
Keemiline papilloomide eemaldamine
Meetod hõlmab spetsiaalsete ühendite regulaarset kasutamist papilloomil, mis hävitavad nende rakud, mis viib neoplasmi hilisema kadumiseni. Kuid selliste ravimite kasutamisel on oluline olla äärmiselt ettevaatlik, et aine ei puutuks kokku terve nahaga.

Seega võivad kõik silmitsi seista papilloomide moodustumisega. HPV-nakkuse tõhusat ennetamist pole ja vaktsiinid kaitsevad vähiriski mõttes ainult kõige ohtlikumaid viirusetüvesid. Sellest hoolimata ei tekita need enamasti inimesele märkimisväärseid ebamugavusi, välja arvatud kondüloomid ja pärak, mis tuleb eemaldada. Igal juhul saate kõigist papilloomidest kiiresti ja tõhusalt vabaneda, kuid kuna kehas on võimatu ravimitega HPV-d täielikult hävitada ja alati on oht uuesti nakatuda või mõne muu tüvega, on võimalus, et probleem naaseb uuesti. Ainus usaldusväärne viis papilloomide tekke tõenäosuse minimeerimiseks on immuunsüsteemi tugevdamine. Ja kui need ilmuvad ja esindavad kosmeetilist defekti või segavad inimese igapäevast elu, pöörduge dermatoloogi poole. Arst suudab papilloome teistest naha neoplasmadest täpselt eristada ja lahendab selle probleemi mõne minutiga.






















